INTRODUÇÃO
As cirurgias cardíacas são cirurgias de grande porte difundidas mundialmente, dentre elas destaca-se principalmente a revascularização miocárdica (RVM) e as trocas valvares[1-4].
Os pacientes submetidos à cirurgia cardíaca passam por uma série de exames e testes pré-operatórios, para que não ocorram surpresas e complicações. O procedimento apresenta grande morbidade e tem suas complicações relacionadas à situação pré-operatória e à circulação extracorpórea (CEC) utilizada durante a operação, sendo necessário que os pacientes submetidos a esses procedimentos estejam bem preparados hemodinâmica e psicologicamente para o pós-operatório[5-10].
A morbi-mortalidade no pós-operatório de cirurgias cardíacas é de grande interesse, motivando diversos protocolos de manejo pós-operatório[1-4]. Os episódios isquêmicos assintomáticos são muito frequentes e parecem implicar pior prognóstico[11,12]. A toracotomia é uma intervenção que limitará os movimentos, e a posição no leito leva à dor em graus variados.
O paciente submetido à cirurgia cardíaca permanecerá em ventilação mecânica (VM) no pós-operatório imediato até que recobre a total lucidez, em alguns casos por tempo ainda maior, e deverá permanecer no leito por três a seis semanas[3,12-14]. Devido à instabilidade hemodinâmica que pode acontecer no pós-operatório imediato, o paciente pode precisar de drogas vasoativas (DVA) e permanecerá na Unidade de Tratamento Intensivo (UTI) enquanto houver necessidade[15-17]. Os controles de dados vitais, como glicemia capilar e monitorização, são realizados de hora em hora, o que também pode trazer desconforto ao paciente[2,18-21].
As doenças sistêmicas, principalmente as respiratórias e metabólicas, como doença pulmonar obstrutiva crônica (DPOC) e diabetes, podem aumentar o tempo de permanência na UTI e, em alguns casos, aumentar o tempo de VM[3,9,18]. Pacientes portadores de DPOC apresentam, se não bem condicionados e se não tiverem cessado o tabagismo por pelo menos quatro semanas antes da cirurgia, maior dificuldade de oxigenação e, com isso, permanecem na VM por mais tempo[22,23]. O diabetes é controlado com glicemia capilar de hora em hora e insulina regular de acordo com a glicemia. Há casos em que é necessária a insulinoterapia venosa e o apoio da endocrinologia na UTI[24,25].
Doenças como hipertensão, doenças auto-imunes, vasculopatias periféricas, síndrome metabólica (SM) e outras precisam ser controladas e requerem maior cuidado no pós-operatório imediato[26].
O objetivo deste trabalho é descrever as complicações que aumentam o tempo de permanência na UTI no pós-operatório imediato de cirurgia cardíaca.
MÉTODOS
Foram avaliados 85 prontuários de pacientes submetidos à cirurgia cardíaca na Santa Casa de Misericórdia de Juiz de Fora - MG (SCMJF), na UTI cirúrgica, no período de março a maio de 2009.
O estudo foi aprovado pelo Comitê de Ética e Pesquisa da Santa Casa de Misericórdia de Juiz de Fora, com o protocolo 0079/09.
Análise estatística
Foram calculados a média e o desvio padrão do tempo de internação e idade dos pacientes (Figuras 1 e 2), visando verificar, descritivamente, como se comportava toda a amostra em relação ao tempo de internação dos pacientes. A estatística inferencial foi feita com auxílio do programa SPHINXS LEXICA V. 5.1., utilizando o teste: ANOVA
one way, com nível de significância de 5%, para verificar se existia diferença entre os tempos de internação em relação aos procedimentos cirúrgicos e as co-morbidades, respectivamente.
RESULTADOS
Dentre os 85 pacientes, 52(61,17%) eram do sexo masculino e 33(38,82%) do sexo feminino. Todos foram submetidos à cirurgia cardíaca, a saber: revascularização do miocárdio, 51(60%); troca de valva aórtica, 22(25,88%); troca de valva mitral, sete (8,23%), sendo que dois pacientes se submeteram à troca de valva mitral e valva aórtica; correção de comunicação interatrial, um (1,17%); correção de comunicação interventricular, um (1,17%); plastia mitral, um (1,17%); aneurismectomia de ventrículo esquerdo, um (1,17%); angioplastia não-cirúrgica, um (1,17%)-(Figura 1).
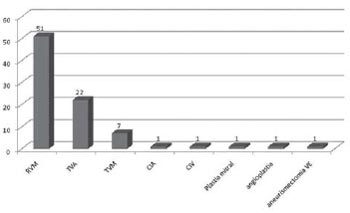
Fig. 1 - Tipo de cirurgia cardíaca realizada.
RVM: revascularização do miocárdio; TVA: troca de valva aórtica; TMV: troca de valva mitral; CIA: comunicação interatrial; CIV: comunicação interventricular
Nesses pacientes, a média de idade foi de 59,09±14,40 anos e o tempo de internação na UTI foi de 1 a 21 dias, com média de 4,16±3,76 dias. Um (1,17%) paciente permaneceu na UTI por 1 dia, 39(45,88%) por 2 dias, 12(14,11%) por 3 dias, 10(11,76%) por 4 dias, nove (10,58%) por 5 dias e 14(16,47%) por mais de 5 dias (Figuras 2 e 3).
Fig. 2 - Tempo de Internação na UTI no PO por paciente

Fig. 3 - Relação do tempo de internação na UTI (dias) e procedimentos cirúrgicos realizados
Os resultados obtidos demonstram que as médias de tempo de internação em UTI não foram significativamente diferentes (F=0,41; 1-P=7,61%) entre si em relação aos procedimentos cirúrgicos realizados (P<0,05), o que evidencia o fato destes não determinarem variações significativas no tempo de internação (Figura 4). Os resultados obtidos nesse estudo demonstram que as médias de tempo de internação em UTI foram significativamente diferentes (F=2,469.09; 1-P= > 99.99%) entre si em relação às comorbidades intercorrentes no pós-operatório imediato (P<0,05), o que evidencia o fato destes determinarem variações significativas no tempo de internação.

Fig. 4 - Relação do tempo de internação na UTI (dias) e comorbidades intercorrentes no pós-operatório imediato
Com relação às comorbidades que mantiveram os 14 pacientes internados por mais tempo tivemos: quatro pacientes com hipertensão arterial sistêmica (HAS) refratária e congestão pulmonar, três permaneceram por 6 dias e um por 7 dias; um paciente com infarto agudo do miocárdio (IAM) perioperatório permaneceu por 7 dias. O paciente que permaneceu por 8 dias apresentou congestão pulmonar, HAS e necessitou de VM por mais de 24 horas. O paciente que permaneceu 9 dias apresentou IAM, IRpM e necessitou de VM por mais de 24 horas. O paciente que permaneceu 10 dias apresentou congestão pulmonar, HAS e necessitou de VM por mais de 24 horas. A paciente que permaneceu por 12 dias apresentou mediastinite e deiscência de sutura do esterno. O paciente que permaneceu 13 dias apresentou DPOC, congestão pulmonar, HAS e necessitou de VM por mais de 24 horas.
O paciente que permaneceu por 14 dias internado foi mantido em VM por 10 dias em decorrência de insuficiência respiratória e pneumonia no pós-operatório e ainda mediastinite com deiscência de sutura; a paciente que permaneceu internada por 17 dias, idade de 50 anos, era portadora de DPOC grave e entrou em insuficiência respiratória aguda (IRpA) no segundo dia pós-operatório, tendo que ser reentubada e permaneceu em VM por mais 10 dias, sendo submetida inclusive a traqueostomia. A paciente que permaneceu internada por 18 dias, idade de 72 anos, apresentou rebaixamento do nível de consciência devido a acidente vascular encefálico (AVE) isquêmico no pós-operatório imediato e IRpA, permanecendo em VM por 15 dias; o paciente que permaneceu 21 dias internado, com idade de 70 anos, apresentou instabilidade per-operatória, sendo necessário o uso de balão intra-aórtico no pós-operatório imediato por mais de 72 horas. Apresentou ainda IAM per-operatório, congestão pulmonar, necessidade de ventilação mecânica por todo o tempo de internação, apresentou pneumonia associada a ventilação mecânica (PAVM), evoluindo para traqueostomia, insuficiência renal, necessitando de hemodiálise e foi a óbito.
Dentre os 85 pacientes, houve, ainda, dois (2,35%) óbitos de pacientes no PO, submetidos à cirurgia de urgência com falência ventricular antes da cirurgia. O tempo de permanência variou entre 1 e 3 dias. Bianco et al.[16] referem aumento de morbidade nas cirurgias de urgência.
DISCUSSÃO
As intervenções cirúrgicas fazem parte da terapêutica atual das cardiopatias[5,27]. O tipo de cirurgia mais prevalente é a RVM, neste estudo realizada em 54 pacientes, comprovando a literatura publicada, seguida da troca valvar[6,18,27,28]. O reparo valvar tornou-se o procedimento de escolha para o tratamento das valvopatias mitral. Muitos estudos publicados demonstram que a plastia é preferível à substituição da valva[28,29].
Um dos fatores que podem aumentar a morbimortalidade no PO, principalmente em idosos, é o tempo de CEC[16,18,30,31]. A CEC prolongada, além do processo inflamatório sistêmico, predispõe a complicações pós-operatórias, principalmente respiratórias[3,4,7,16,31-36] e a necessidade de utilização do BIA espelha a instabilidade hemodinâmica[2,3,16,30,31,37]. A cirurgia de RVM sem CEC foi realizada inicialmente, em 1967, por Kolessov. Embora aparentemente difícil de ser realizada, a anastomose arterial com o coração batendo pode apresentar maiores benefícios[3,4,32,36]. Nota-se, também, maior morbidade em pacientes submetidos à cirurgia de urgência em relação à cirurgia eletiva[7,16,27,37].
As complicações da cirurgia cardíaca podem se relacionar às doenças pré-existentes como doenças pulmonares prévias, DPOC, asma, tabagismo[3,7,23,25], idade avançada[7,16,18,23,30], mau estado nutricional[38], obesidade, diabetes[16,39], entre outras[25]. Entre as complicações mais comuns, encontramos a fibrilação atrial e flutter, congestão pulmonar e AVE[7,15,22]. Jaeger et al.[24] mostraram que 14% dos pacientes apresentam IAM per-operatório. Os fatores que influenciam o aparecimento do IAM são: reoperação, lesão do tronco da coronária esquerda, sexo feminino[29], angina instável pré-operatória, maior número de enxertos e tempo de CEC prolongado[16,24,31,32,37].
As complicações trombóticas na RVM se apresentam como principais causas de mortalidade. O IAM perioperatório pode causar não só elevações enzimáticas sem relevância clínica, como também baixo débito cardíaco, taquiarritmias malignas e óbito[4,36,37,40]. Outros fatores são o diabetes mellitus e hipertensão arterial[9,24,25]. A mediastinite é uma das mais graves complicações de esternotomias medianas. A contaminação da ferida operatória pode ser o principal fator associado. A mediastinite é definida como a infecção dos tecidos profundos da ferida operatória associada à osteomielite de esterno, podendo comprometer também o espaço retroesternal. Os fatores que mais se relacionam à mediastinite são a obesidade, o DPOC e o diabetes mellitus[25,41]. A incidência de mediastinite nas esternotomias é de 5% e o óbito provocado pela mediastinite está em torno de 15%[25,41].
Outros fatores de aumento de incidência de complicações pós-operatórias estão associados ao processo natural de envelhecimento da população associado ao aumento da prevalência de doenças crônico-degenerativas. Devido ao aumento da expectativa de vida, o número de pessoas com mais de 70 anos que necessitam de cirurgia cardíaca aumentou[7,25,30]. A cirurgia cardíaca em idosos está associada à elevada morbi-mortalidade, devido à alta prevalência de co-morbidades e pela menor reserva funcional destes pacientes[4,30,37]. O baixo índice de massa corporal (IMC) pode aumentar a frequência de complicações no PO de idosos submetidos à revascularização miocárdica[2,30,38,42].
A síndrome metabólica (SM) é uma associação de fatores de risco cardiovascular que está intimamente ligada com o aumento da resistência à insulina. Os portadores de SM, em média 10% entre as mulheres e 84% entre os homens, apresentam risco aumentado em até quatro vezes para óbito por doença arterial coronariana e três vezes mais para óbito de qualquer natureza. Como SM, entende-se aumento da pressão arterial (>130x85mmHg), glicemia de jejum acima de 110mg/dl, triglicérides > 150, HDL colesterol < 40mg/dl e circunferência abdominal > 102cm em homens e > 88cm nas mulheres[26]. Não houve, nesse trabalho, pacientes com SM caracterizada na evolução, mas tanto pacientes obesos quanto diabéticos foram submetidos à cirurgia.
A obesidade tem relação direta com a incidência de doenças cardiovasculares[6]. A obesidade propicia maior risco de diminuição da complacência pulmonar[23], leva à restrição na capacidade e volumes pulmonares que ocasiona alterações nas trocas gasosas, aumentando as chances de evoluir para atelectasias e infecções respiratórias[6], ainda aumentando o risco de mediastinite[25].
Segundo Fernandes et al.[5], o tempo de permanência hospitalar nas cirurgias cardíacas está, em média, em torno de 6,6 dias no pré-operatório, com média de 5,4±5,9 dias na UTI. Nesse trabalho, optou-se por estudar aqueles pacientes que permaneceram na UTI por mais de 5 dias. O pré-operatório deve ser bem realizado, com exames e orientações para o paciente e isso pode demandar maior tempo de internação[5]. O trabalho da fisioterapia respiratória deve se iniciar no pré-operatório, com orientação ao paciente sobre o trabalho respiratório que deverá ser feito antes e após a cirurgia[3,6]. O paciente bem orientado no pré-operatório vai aceitar melhor o tratamento e os exercícios respiratórios da fisioterapia, bem como a ventilação mecânica no POI[6].
CONCLUSÃO
As complicações que aumentam o tempo de internação na UTI são, principalmente, aquelas relacionados à função respiratória, DPOC e tabagismo, congestão pulmonar, tempo de ventilação mecânica prolongado, infecções, insuficiência renal, AVE e instabilidade hemodinâmica, como hipertensão arterial, arritmias e IAM.
REFERÊNCIAS
1. Azzolin KO, Castro I, Feier F, Pandolfo F, Oderich C. Valor prognóstico do índice de performance miocárdica no pósoperatório de cirurgia de revascularização miocárdica. Arq Bras Cardiol. 2006;87(4):456-61. [MedLine]
2. Feier FH, Sant'Anna RT, Garcia E, Bacco F, Pereira E, Santos M, et al. Influências temporais nas características e fatores de risco de pacientes submetidos a revascularização miocárdica. Arq Bras Cardiol. 2006;87(4):439-45. [MedLine]
3. Lopes CR, Brandão CMA, Nozawa E, Auler Jr JOC. Benefícios da ventilação não-invasiva após extubação no pós-operatório de cirurgia cardíaca. Rev Bras Cir Cardiovasc. 2008;23(3):344-50. [MedLine] Visualizar artigo
4. Lobo Filho JG, Leitão MCA, Lobo Filho HG, Soares JPH, Magalhães GA, Leão Filho CSC, et al. Cirurgia de revascularização coronariana esquerda sem CEC e sem manuseio da aorta em pacientes acima de 75 anos. Rev Bras Cir Cardiovasc. 2002;17(3):208-14. Visualizar artigo
5. Fernandes AMS, Mansur AJ, Canêo LF, Lourenço DD, Piccioni MA, Franchi SM, et al. Redução do período de internação e de despesas no atendimento de portadores de cardiopatias congênitas submetidos à intervenção cirúrgica cardíaca no protocolo da via rápida. Arq Bras Cardiol. 2004;83(1):18-26.
6. Olmos SC, Granço BM, Oliveira SP, Figueiredo LC, Sasseron AB, Cardoso AL, et al. Tempo de internação hospitalar relacionado à fisioterapia respiratória no pré-operatório de cirurgia cardíaca eletiva. Arq Med ABC. 2007;32(Supl 2):S23-5.
7. Campagnucci VP, Silva AMRP, Pereira WL, Chamlian EG, Gandra SMA, Rivetti LA. EuroSCORE e os pacientes submetidos a revascularização do miocárdio na Santa Casa de São Paulo. Rev Bras Cir Cardiovasc. 2008;23(2):262-7. [MedLine] Visualizar artigo
8. Pierri H, Wajngarten M, Serro-Azul JB, Pivotto L, Nusbacher A, Gebara O, et al. Efeito da cirurgia de revascularização miocárdica sobre os episódios isquêmicos assintomáticos. Arq Bras Cardiol. 1998;70(4):265-9. [MedLine]
9. Liakopoulos OJ, Choi YH, Haldenwang PL, Strauch J, Wittwer T, Dörge H, et al. Impact of preoperative statin therapy on adverse postoperative outcomes in patients undergoing cardiac surgery: a meta-analysis of over 30,000 patients. Eur Heart J. 2008;29(12):1548-59. [MedLine]
10. Virani SS, Nambi V, Razavi M, Lee VV, Elayda M, Wilson JM, et al. Preoperative statin therapy is not associated with a decrease in the incidence of postoperative atrial fibrillation in patients undergoing cardiac surgery. Am Heart J. 2008;155(3):541-6. [MedLine]
11. Costa MB, Magalhães SS, Caldas LR, Barral MM, Souza MC, Paula RB. Valor do teste ergométrico na detecção da isquemia miocárdica silenciosa em pacientes diabéticos. HU Revista. 2008;34(2):107-12.
12. Dias CMCC, Maiato ACCA, Baqueiro KMM, Figueiredo AMF, Rosa FW, Pitanga JO, et al. Resposta circulatória à caminhada de 50 m na unidade coronariana na síndrome coronariana aguda. Arq Bras Cardiol. 2009;92(2):135-42.
13. Merin O, Ilan M, Oren A, Fink D, Deeb M, Bitran D, et al. Permanent pacemaker implantation following cardiac surgery: indications and long-term follow-up. Pacing Clin Electrophysiol. 2009;32(1):7-12. [MedLine]
14. Auler Júnior JO, Carmona MJ, Silva MH, Silva AM, do Amaral RV. Haemodynamic effects of pressure-controlled ventilation versus volume-controlled ventilation in patients submitted to cardiac surgery. Clin Intensive Care. 1995;6(3):100-6. [MedLine]
15. Alcade RV, Guaragna JC, Bodanese LC, Castro I, Sussenbach E, Noer R, et al. Alta dose de amiodarona em curto período reduz incidência de fibrilação e flutter atrial no pós-operatório de cirurgia de revascularização miocárdica. Arq Bras Cardiol. 2006;87(3):236-40. [MedLine]
16. Bianco ACM, Timerman A, Paes AT, Gun C, Ramos RF, Freire RBP, et al. Análise prospectiva de risco em pacientes submetidos à cirurgia de revascularização miocárdica. Arq Bras Cardiol. 2005;85(4):254-61. [MedLine]
17. Garwood S. Renal insufficiency after cardiac surgery. Semin Cardiothorac Vasc Anesth. 2004;8(3):227-41. [MedLine]
18. Silva AMRP, Campagnucci VP, Pereira WL, Rosa RF, Franken RA, Gandra SMA, et al. Revascularização do miocárdio sem circulação extracorpórea em idosos: análise da morbidade e mortalidade. Rev Bras Cir Cardiovasc. 2008;23(1):40-5. [MedLine] Visualizar artigo
19. Haase-Fielitz A, Haase M, Bellomo R, Lambert G, Matalanis G, Story D, et al. Decreased catecholamine degradation associates with shock and kidney injury after cardiac surgery. J Am Soc Nephrol. 2009;20(6):1393-403. [MedLine]
20. Chan AW. Treatment of severe functional mitral regurgitation: is cardiac surgery always indicated? J Invasive Cardiol. 2007;19(10):E286-9. [MedLine]
21. Kilger E, Weis F, Briegel J, Frey L, Goetz AE, Reuter D, et al. Stress doses of hydrocortisone reduce severe systemic inflammatory response syndrome and improve early outcome in a risk group of patients after cardiac surgery. Crit Care Med. 2003;31(4):1068-74. [MedLine]
22. Lúcio EA, Flores A, Blacher C, Leães PE, Lucchese FA, Ribeiro JP. Efetividade do metoprolol na prevenção de fibrilação e flutter atrial no pós-operatório de cirurgia de revascularização miocárdica. Arq Bras Cardiol. 2003;82(1):37-41.
23. Ambrozim ARP, Cataneo AJM. Aspectos da função pulmonar após revascularização do miocárdio relacionados com risco pré-operatório. Rev Bras Cir Cardiovasc. 2005;20(4):408-15. Visualizar artigo
24. Jaeger CP, Kalil RAK, Guaragna JCVC, Petracco JB. Fatores preditores de infarto do miocárdio no período perioperatório de cirurgia de revascularização miocárdica. Re Bras Cir Cardiovasc. 2005;20(3):291-5. Visualizar artigo
25. Guaragna JC, Facchi LM, Baião CG, Cruz IBM, Bodanese LC, Albuquerque L, et al. Preditores de mediastinite em cirurgia cardíaca. Rev Bras Cir Cardiovasc. 2004;19(2):165-70. Visualizar artigo
26. Pimenta E, Passarelli Júnior O, Borelli F, Souza MG, Gun C, Amato V, et al. Síndrome metabólica em pacientes submetidos à cirurgia de revascularização miocárdica: prevalência e marcador de morbi-mortalidade no período intra-hospitalar e após 30 dias. Arq Bras Cardiol. 2007;88(4):413-7. [MedLine]
27. Araújo WF, Gerola LR, Kin HC, Pereira Filho A, Vargas GF, Catani R, et al. Tratamento cirúrgico das valvopatias aórticas com bioprótese de pericárdio bovino sem suporte: resultados imediatos. Arq Bras Cardiol. 2006;87(1):22-7. [MedLine]
28. Segalote RC, Pomerantzeff PMA, Brandão CMA, Stolf NAG. Cirurgia de preservação da valva aórtica em idosos com estenose aórtica. Rev Bras Cir Cardiovasc. 2008:23(4):519-23. [MedLine] Visualizar artigo
29. Balbinot AL, Kalil RAK, Prates PR, Sant'Anna JRM, Wender OC, Teixeira Filho GF, et al. Valvoplastia sem suporte para insuficiência mitral degenerativa: resultados a longo prazo. Arq Bras Cardiol. 2008;90(6):396-402.
30. Alves Junior L, Rodrigues AJ, Evora PRB, Basseto S, Scorzoni Filho A, Luciano PM, et al. Fatores de risco em septuagenários ou mais idosos submetidos a revascularização do miocárdio e ou operações valvares. Rev Bras Cir Cardiovasc. 2008;23(4):550-5. [MedLine]
31. Pontes JCDV, Silva GVR, Benafatti RA, Machado NP, Pontelli R, Pontes ERJC. Fatores de risco no desenvolvimento de insuficiência renal aguda após cirurgia de revascularização miocárdica com CEC. Rev Bras Cir Cardiovasc. 2007;22(4):484-90. [MedLine] Visualizar artigo
32. Lopes JB, Puig LB, Dallan LAO, Tossuniam CE, Gaiotto FA, Stolf NAG. Revascularização híbrida do miocárdio: uma alternativa para reduzir o tempo de perfusão. Rev Bras Cir Cardiovasc. 2008;23(2):240-4. [MedLine] Visualizar artigo
33. Halonen J, Halonen P, Järvinen O, Taskinen P, Auvinen T, Tarkka M, et al. Corticosteroids for the prevention of atrial fibrillation after cardiac surgery: a randomized controlled trial. JAMA. 2007;297(14):1562-7. [MedLine]
34. Fried LP, Kronmal RA, Newman AB, Bild DE, Mittelmark MB, Polak JF, et al. Risk factors for 5-years mortality in older adults: the Cardiovascular Health Study. JAMA. 1998;279(8):585-92. [MedLine]
35. Silva JP, Fonseca L, Baumgratz JF, Castro RM, Franchi SM, Sylos C, et al. Síndrome da hipoplasia do coração esquerdo: a influência da estratégia cirúrgica nos resultados. Arq Bras Cardiol. 2007;88(3):354-60. [MedLine]
36. Lobo Filho JG, Albuquerque JMAC, Gomes CBG, Siqueira RP, Landim RM, Oliveira RRM, et al. Revascularização cirúrgica das artérias posteriores do coração sem circulação extracorpórea. Arq Bras Cardiol. 1999;72(5):593-6.
37. Strabelli TMV, Stolf NAG, Uip DE. Uso profilático de um índice de risco de complicações após cirurgia cardíaca. Arq Bras Cardiol. 2008;91(5):342-7. [MedLine]
38. Reis C, Barbiero SM, Ribas L. O efeito do índice de massa corporal sobre as complicações no pós-operatório de cirurgia de revascularização do miocárdio em idosos. Rev Bras Cir Cardiovasc. 2008;23(4):524-9. [MedLine] Visualizar artigo
39. Amato VL, Timerman A, Paes AT, Baltar VT, Farsky PS, Farran JA, et al. Resultados imediatos da cirurgia de revascularização miocárdica: comparação entre homens e mulheres. Arq Bras Cardiol. 2004;83:14-20. [MedLine]
40. Oliveira MAB, Botelho PHH, Brandi AC, Santos CA, Soares MJF, Zaiantchick M, et al. Importância da troponina I no diagnóstico do infarto do miocárdio no pós-operatório de cirurgia de revascularização. Rev Bras Cir Cardiovasc. 2009;24(1):11-4. [MedLine] Visualizar artigo
41. Nina VJS, Assef MAS, Rodrigues RR, Mendes VGG, Lages JS, Amorim AMM, et al. Reconstrução da parede torácica com suporte metálico externo: técnica alternativa na mediastinite pósesternotomia. Rev Bras Cir Cardiovasc. 2008;23(4):507-11. [MedLine] Visualizar artigo
42. Carrascal Y, Maroto L, Rey J, Arévalo A, Arroyo J, Echevarría JR, et al. Impact of preoperative anemia on cardiac surgery in octogenarians. Interact Cardiovasc Thorac Surg. 2009;10(2):249-55. [MedLine]
Article receive on quinta-feira, 17 de dezembro de 2009




 All scientific articles published at bjcvs.org are licensed under a Creative Commons license
All scientific articles published at bjcvs.org are licensed under a Creative Commons license