Avaliar a aplicabilidade do escore de risco ajustado para cirurgia de cardiopatias congênitas (RACHS-1) como preditor de mortalidade em uma população pediátrica de um hospital público da região Nordeste do Brasil.
No período de junho de 2001 a junho de 2004, 145 pacientes foram submetidos à correção de cardiopatia congênita em nossa instituição, dos quais 62% eram do sexo feminino, a idade média era 5,1 anos. Foi utilizado o escore de RACHS-1 para classificar os procedimentos cirúrgicos em categorias de risco de 1 a 6, e a análise de regressão logística para identificar os fatores de risco associados à mortalidade.
A idade, tipo de cardiopatia, fluxo pulmonar, tipo de cirurgia, tempo de circulação extracorpórea (CEC) e tempo de anóxia foram identificados como fatores de risco para mortalidade (p< 0,001). Houve correlação linear entre as categorias de risco do RACHS-1 e a taxa de mortalidade, entretanto, a mortalidade observada foi maior que a esperada por aquele sistema de escore.
A despeito da facilidade de aplicação do RACHS-1, ele não pode ser aplicado em nosso meio por não contemplar outras variáveis presentes em nossa realidade que podem interferir no resultado cirúrgico.
The aim of this study was to evaluate the applicability of the RACHS-1 (Risk Adjustment in Congenital Heart Surgery) as a predictor of surgical mortality in a pediatric population of a public hospital of the Northeast of Brazil.
From June 2001 through June 2004, 145 patients undergone surgical treatment of CHD in our institution of whom 62% were female, and the mean age was 5.1 years. The RACHS-1 was used to classify the surgical procedures into categories of risk 1 to 6, and logistic regression analysis was used to identify the risk factors related to surgical death.
Age, type of CHD, pulmonary flow, surgical procedure, pump time and cross clamp time were identified as a risk factor for postoperative mortality (p<0.001). There was a linear correlation between the categories of the RACHS-1 and the mortality rate; however, the observed mortality was greater than the predicted figures by that scoring system.
Although the RACHS-1 is easily applicable, it can not be applicable in our scenario because it takes into account only the surgical procedure as a categorized variable, not considering others factors presented in our scenario that could interfere in the final surgical result.
INTRODUÇÃO
Os defeitos cardíacos correspondem à má formação congênita mais comum, afetando 8:1000 nascidos vivos [1]. O reconhecimento precoce destes defeitos é importante devido à sua implicação prognóstica em virtude da rápida deterioração clínica e da sua alta mortalidade. Cerca de 20-30% das crianças cardiopatas morrem no primeiro mês de vida por insuficiência cardíaca ou crises de hipóxia, e cerca de 50% até o final do 1° ano, quando não recebem tratamento adequado [1,2].
Nos últimos cinco anos, muito esforço tem sido empregado na busca por métodos de avaliação de qualidade em cirurgia cardíaca, em especial para os procedimentos corretivos ou paliativos de cardiopatias congênitas. Têm sido propostos escores de risco ajustados aos procedimentos cirúrgicos realizados em crianças. No entanto, a ampla variedade destes defeitos vem sendo apontada como um fator que dificulta as avaliações uniformes [3]. Na literatura mundial, há referência de mais de 200 diagnósticos diferentes para as cardiopatias congênitas [2-4].
Dado o grande número de variáveis intervenientes num procedimento cirúrgico, a busca por um escore de risco é de suma relevância porque possibilita avaliações comparativas entre os diversos serviços, permite inferir quanto ao prognóstico e auxiliar na tomada de decisão médica e do paciente/responsável [3,4].
Especial destaque na literatura é dado ao estudo de Jenkins et al. [3], que propõem um escore de risco de fácil aplicação, denominado RACHS-1 (risco ajustado para cirurgia em cardiopatias congênitas), o qual foi baseado na categorização dos diversos procedimentos cirúrgicos, paliativos ou corretivos, que possuíam mortalidade hospitalar semelhante. Deste modo, as doenças foram distribuídas em seis categorias, de acordo com a mortalidade esperada para cada uma delas [3].
O objetivo deste estudo é avaliar se o RACHS-1 pode ser utilizado como preditor de mortalidade pós-operatória em cardiopatias congênitas numa instituição pública universitária do Nordeste do Brasil.
MÉTODOS
Realizou-se uma coorte retrospectiva, sendo a população do estudo composta por todos os pacientes menores de 18 anos portadores de cardiopatias congênitas, submetidos à cirurgia cardíaca (corretiva ou paliativa), em nossa instituição, no período de junho de 2001 a junho de 2004. Os critérios de exclusão foram: pacientes submetidos a procedimentos cirúrgicos que não representaram correção ou paliação de cardiopatias congênitas e pacientes portadores de lesão neurológica grave. A população identificada inicialmente totalizou 160 pacientes, destes 15 foram excluídos, três conforme critérios de exclusão descritos anteriormente (três por não terem sido submetidos à cirurgia cardíaca; e 12 foram considerados perdas pela impossibilidade em se localizar os prontuários). Assim, a população do presente estudo foi composta por 145 pacientes. As características demográficas dos pacientes encontram-se na Tabela 1.

Após aprovação do projeto no Comitê de Ética em Pesquisa da Instituição, iniciou-se a coleta de dados a partir dos prontuários médico-hospitalares de cada paciente, utilizando-se ficha própria com a qual se pesquisou os seguintes aspectos:
A) Dados de identificação: nome, sexo, idade, procedência, número do prontuário, peso, presença de outras anomalias associadas;
B) Dados da cirurgia: tipo de cardiopatia, tipo de cirurgia, fluxo pulmonar, tempo de circulação extracorpórea, tempo de isquemia miocárdica, diagnóstico anatômico;
C) Escore RACHS-1 (risco ajustado para cirurgia em cardiopatias congênitas) e
D) Dados de pós-operatório: complicações pós-operatórias, óbito e causa do óbito.
Adotou-se apenas o critério clínico para definição de hiperfluxo pulmonar, que é a condição hemodinâmica na qual há aumento do fluxo sanguíneo que chega à artéria pulmonar.
O escore de risco ajustado para cirurgia de cardiopatias congênitas (RACHS-1) [3] foi utilizado neste estudo para classificar a população quanto ao risco operatório. O Quadro 1 reúne a classificação utilizada.
Para a análise estatística, inicialmente foram realizadas análises descritivas para caracterizar a população estudada. Posteriormente, para identificação dos fatores associados à mortalidade pós-operatória, foi utilizado o modelo de regressão logística simples e ajustado, adotando-se um nível de significância de 5% , com p de 0,05.
Não houve pacientes nas categorias de risco 5 e 6; e foram excluídos da análise estatística os pacientes da categoria 4 do RACHS-1, por representarem apenas 1,3% da casuística.
Os dados foram processados no programa estatístico para computador STATA 8.0 (Stata Corporation, College Station, TX).
RESULTADOS
No período de junho de 2001 a junho de 2004, foram realizados 1035 procedimentos cirúrgicos em nossa instituição, dos quais 145 (14%) foram incluídos em nosso estudo.
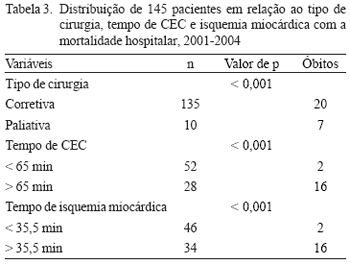
Quanto ao tipo de cirurgia, 93% dos pacientes foram submetidos à cirurgia corretiva e apenas 7% a fizeram de forma paliativa. A cirurgia de anastomose sistêmico-pulmonar, tipo Blalock-Taussig, foi o procedimento cirúrgico paliativo mais comum (oito casos).
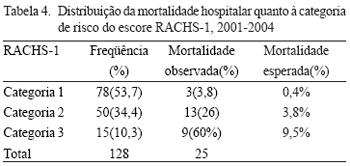
Quando foi aplicado o escore de risco ajustado para operação de cardiopatias congênitas (RACHS-1), observou-se que 53,7% dos pacientes pertenciam à categoria de risco 1, 34,4% à categoria 2, 15% à categoria 3 e apenas 1,3% à categoria 4, que foram excluídos da análise estatística. Não houve pacientes incluídos nas categorias 5 e 6 (Tabela 2).
A mortalidade hospitalar acumulada nesta população foi de 17,2%. Sessenta por cento dos óbitos ocorreram em pacientes do sexo masculino, dos quais 66% tinham idade maior que um ano. Sessenta e seis por cento dos óbitos aconteceram em portadores de cardiopatias congênitas cianogênicas. Cinqüenta e nove por cento tinham hipofluxo pulmonar.
Houve correlação estatisticamente significativa entre a mortalidade o tipo de correção cirúrgica e tempo de CEC e de isquemia miocárdica (Tabela 3).
Dentre as causas de óbito, a mais comum foi a síndrome do baixo débito cardíaco, em 48% dos pacientes, seguida da infecção pulmonar em 11%. Outras causas incluíram arritmias ventriculares e coagulação intravascular disseminada. Em 7% dos pacientes, não foi possível identificar precisamente a causa do óbito.
Quando classificados pela categoria de risco, a porcentagem de óbitos na categoria 1 foi de 3,8%, enquanto na categoria 2 esta freqüência foi de 26%, como mostra a Tabela 4.
DISCUSSÃO
Este trabalho reflete a experiência dos dois primeiros anos de um serviço público universitário de cirurgia cardíaca no Nordeste do Brasil, onde existem dificuldades associadas ao diagnóstico e ao tratamento destas condições.
É sabido, em nosso meio, que apenas cerca de 30 a 35% dos pacientes que necessitam de cirurgia cardíaca têm acesso a este tipo de tratamento (paliativo ou corretivo) [5]. O relatório da Sociedade Brasileira de Cirurgia Cardiovascular de 2004 demonstra que há um déficit de 65% de intervenções cirúrgicas em cardiopatias congênitas no Brasil, e que os maiores índices encontram-se nas regiões Norte e Nordeste (93,5% e 77,4%, respectivamente) [5]. Nosso serviço é referência para uma população de cerca de seis milhões de habitantes [6], e de acordo com a taxa de natalidade do período de estudo, a população submetida à cirurgia cardíaca em nossa instituição representou apenas 25% dos portadores de cardiopatia congênita, quando considerada a incidência de cardiopatias congênitas para o número de nascidos vivos em nosso Estado. Estes dados refletem de modo direto a dificuldade de acesso destes pacientes ao tratamento.
Quando se analisou a distribuição por faixa etária, notou-se que apenas 3,4% da população estudada encontravam-se na faixa neonatal e somente 12,9% eram lactentes (menores de 1 ano), Jenkins et al. [3] tiveram 19,1% e 31,6%, respectivamente, de neonatos e menores de 1 ano. Outros dois autores mostraram porcentuais expressivos para estas faixas etárias Boethig et al. [7] tiveram 18,7% e 38%, respectivamente, e Larsen et al. [8] 16 e 40%, respectivamente.
Os nossos achados refletem o quão tardiamente os pacientes são diagnosticados e tratados, o que implica diretamente na mortalidade, seja pela hipoxemia crônica, que leva ao hipodesenvolvimento e baixo ganho ponderal nos cianogênicos e pelo hiperfluxo pulmonar crônico nos acianogênicos que leva à hipertensão pulmonar em graus variados.
O escore RACHS-1 mostrou-se de fácil aplicação, porque apenas o procedimento cirúrgico é a variável codificadora, no entanto, esta facilidade de aplicação nos traz uma série de questionamentos que em nossa realidade são difíceis de responder, baseando-se apenas no procedimento cirúrgico, porque a realidade de nossa população é diferente. Os casos são, em geral, referenciados tardiamente para cirurgia, como demonstrado pela predominância de pacientes maiores de um ano nesta amostra (46%).
Em relação à mortalidade, nosso trabalho mostra um maior número de óbitos no grupo das cardiopatias cianogênicas, concordando com a literatura, que demonstra ser este o grupo de doenças com maiores índices de mortalidade [5,9,10].
Quando se buscou associação do óbito e outras variáveis; o tipo de cardiopatia, fluxo pulmonar, tipo de cirurgia, tempo de CEC e tempo de isquemia miocárdica estiveram associados positivamente, corroborando com trabalhos nacionais e internacionais [11-13].
Em relação ao escore de risco RACHS-1, notou-se que 100% da população estudada puderam ser classificados nas categorias de 1 a 4, o que demonstra a facilidade de uso do escore. Em concordância com o estudo original de Jenkins et al. [3], observou-se maior mortalidade nas categorias mais elevadas que se configuram de maior risco.
A taxa de mortalidade global do presente estudo é mais elevada do que naqueles que utilizaram o mesmo escore [3,7,8] e certamente reflete a curva de aprendizado tanto da equipe cirúrgica como da de pós-operatório, pois este trabalho demonstra os dois primeiros anos de funcionamento deste serviço; além de refletir a realidade de uma unidade de baixo volume de casos cirúrgicos, e aproxima-se da taxa de mortalidade de outros estudos realizados em populações semelhantes à nossa [9,14].
Vale ressaltar que o estudo de referência para o estabelecimento do escore contou com uma amostra representativa, em um país desenvolvido, enquanto que nossa casuística além de ser restrita, foi composta por faixas etárias maiores, cujas cirurgias foram realizadas no início da experiência da cirurgia cardíaca em uma instituição pública universitária, na região mais pobre do país.
Além disso, já está bem estabelecido na literatura que outros fatores concorrem para a mortalidade no pós-operatório de cardiopatias congênitas, tais como: a desnutrição, as infecções respiratórias de repetição, a ausência de tratamento clínico prévio, a prematuridade e o diagnóstico tardio [13,15-20], os quais também estiveram presentes em nossa casuística, embora não tenham sido analisados neste porque a análise do escore RACHS-1 não os contempla, constituindo-se em uma limitação do método.
Relevância clínica
Faz-se necessário implementar modelos de risco em cirurgia de cardiopatias congênitas ajustados às características da realidade do nosso país.
CONCLUSÃO
A despeito da facilidade de aplicação do escore de RACHS-1, ele não pode ser aplicado em nosso meio, por não contemplar outras variáveis presentes em nossa realidade que podem interferir com o resultado cirúrgico.
REFERÊNCIAS
1. Silva CMC, Gomes LFG. Reconhecimento clínico das cardiopatias congênitas. Rev Soc Cardiol Estado de São Paulo. 2002;12(5). Disponível em: http://www.socesp.org.br
2. Kirklin JW, Kouchoukos NT. Kirklin/Barrat-Boyes Cardiac Surgery: morphology, diagnostic criteria, natural history, techniques, results and indications. Pennsylvania:Elsevier; 2003.
3. Jenkins KJ, Gauvreau K, Newburger JW, Spray TL, Moller JH, Iezzoni LI. Consensus-based method for risk adjustment for surgery for congenital heart disease. J Thorac Cardiovasc Surg. 2002;123(1):110-8. [
MedLine]
4. Lacour-Gayet F, Clarke D, Jacobs J, Comas J, Daebritz S, Daenen W, et al. The Aristotle score: a complexity-adjusted method to evaluate surgical results. Eur J Cardiothorac Surg. 2004;25(6):911-24. [
MedLine]
5. Pinto Jr VC, Daher CV, Sallum FS, Jatene MB, Croti UA. Situação das cirurgias cardíacas congênitas no Brasil. Rev Bras Cir Cardiovasc. 2004;19(2):III-VI.
6. DATASUS- disponível em URL: www.datasus.gov.br
7. Larsen SH, Pedersen J, Jacobsen J, Johnsen SP, Hansen OK, Hjortdal V. The RACHS-1 risk categories reflect mortality and length of stay in a Danish population of children operated for congenital heart disease. Eur J Cardiothorac Surg. 2005;28(6):877-81. [
MedLine]
8. Boethig D, Jenkins KJ, Hecker H, Thies WR, Breymann T. The RACHS-1 risk categories reflect mortality and length of hospital stay in a large German pediatric cardiac surgery population. Eur J Cardiothorac Surg. 2004;26(1):12-7. [
MedLine]
9. Castillo VR, Jaramillo GA, Andrade OH, Montro A, Salazar L, Sanbria J, et al. Mortalidad quirúrgica de la corrección de cardiopatias congênitas en la Fundación Cardiovascular de Colômbia: 2000-2005. Rev Col Cardiol. 2007;13(2):132-5.
10. Kang N, Cole T, Tsang V. Risk stratification in paediatric openheart surgery. Eur J Cardiothorac Surg. 2004;26(1):3-11. [
MedLine]
11. Aylin P, Bottle A, Jarman B, Elliott P. Paediatric cardiac surgical mortality in England after Bristol: descriptive analysis of hospital episode statistics 1991-2002. BMJ. 2004;329(7470):825. [
MedLine]
12. Chang RK, Chen AY, Klitzner TS. Female sex as a risk factor for in-hospital mortality among children undergoing cardiac surgery. Circulation. 2002;106(12):1514-22. [
MedLine]
13. Reddy VM, Hanley FL. Cardiac surgery in infants with very low birth weight. Semin Pediatr Surg. 2000;9(2):91-5. [
MedLine]
14. Mattos SS, Neves JR, Costa MC, Hatem TP, Luna CF. An index for evaluating results in paediatric cardiac intensive care. Cardiol Young. 2006;16(4):369-77. [
MedLine]
15. Spiegelhalter DJ. Mortality and volume of cases in paediatric cardiac surgery: retrospective study based on routinely collected data. BMJ. 2002;324(7332):261-3. [
MedLine]
16. Allen SW, Gauvreau K, Bloom BT, Jenkins KJ. Evidencedbased referral results in significantly reduced mortality after congenital heart surgery. Pediatrics. 2003;112(1 Pt 1):24-8. [
MedLine]
17. Welsby IJ, Bennett-Guerrero E, Atwell D, White WD, Newman MF, Smith PK, et al. The association of complication type with mortality and prolonged stay after cardiac surgery with cardiopulmonary bypass. Anesth Analg. 2002;94(5):1072-8. [
MedLine]
18. Hewitson J, Brink J, Zilla P. The challenge of pediatric cardiac services in the developing world. Semin Thorac Cardiovasc Surg. 2002;14(4):340-5. [
MedLine]
19. Jenkins KJ, Newburger JW, Lock JE, Davis RB, Coffman GA, Iezzoni LI. In-hospital mortality for surgical repair of congenital heart defects: preliminary observations of variation by hospital caseload. Pediatrics. 1995;95(3):323-30. [
MedLine]
20. Calderón-Colmenero J, Flores A, Ramírez S, Patiño-Bahena E, Zabal C, García-Montes JA, et al. Surgical treatment results of congenital heart defects in children with Down's syndrome. Arch Card Mex. 2004;74(1):39-44.



 All scientific articles published at bjcvs.org are licensed under a Creative Commons license
All scientific articles published at bjcvs.org are licensed under a Creative Commons license